Miastenia – diagnoza i leczenie
Poradnia miastenii
Przyczyny
Objawy
Leczenie
Częste objawy

Miastenia przyczyny
Miastenia (myasthenia gravis, MG) jest przewlekłą chorobą autoimmunologiczną, w której dochodzi do zaburzenia przekazywania sygnałów między nerwami a mięśniami. Skutkiem tego jest osłabienie oraz nadmierna męczliwość mięśni szkieletowych.
W prawidłowych warunkach impuls nerwowy przekazywany jest z zakończenia nerwu do mięśnia w obrębie złącza nerwowo-mięśniowego za pomocą neuroprzekaźnika – acetylocholiny. U osób z miastenią układ odpornościowy wytwarza autoprzeciwciała skierowane przeciwko elementom tego połączenia, najczęściej przeciw receptorom acetylocholiny (AChR), rzadziej przeciw innym białkom, takim jak MuSK czy LRP4.
Przeciwciała te zmniejszają liczbę i sprawność receptorów oraz zaburzają funkcjonowanie złącza nerwowo-mięśniowego. W efekcie sygnał z nerwu nie jest przekazywany do mięśnia w sposób wystarczająco skuteczny, co prowadzi do typowego dla miastenii osłabienia nasilającego się podczas wysiłku.
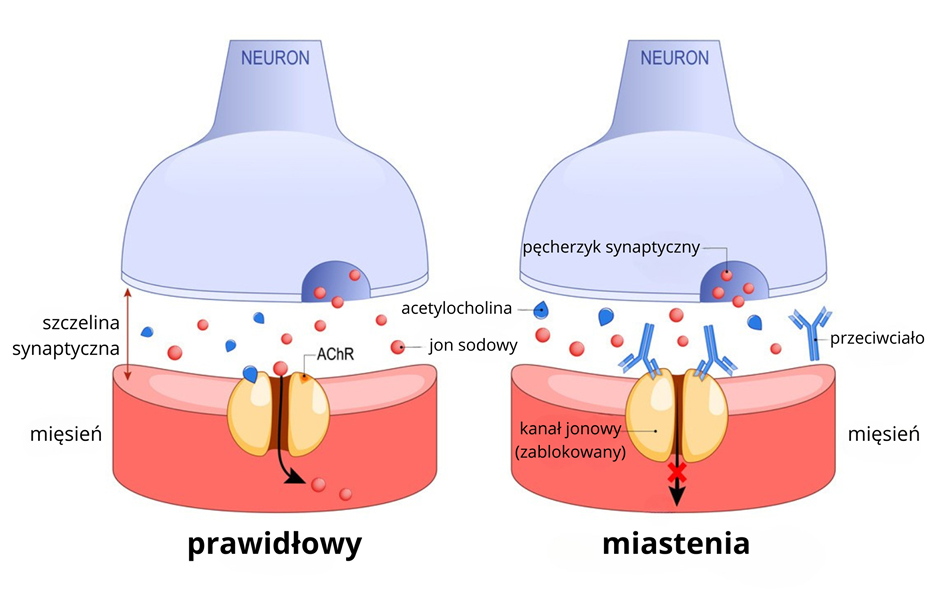
Przeciwciala powodujące miastenię:
Przeciw receptorom acetylocholiny (AChR) – występują u ok. 80–85% pacjentów i są najczęstszą przyczyną choroby. Przeciw białku MuSK (Muscle-Specific Kinase) – rzadziej występujące (5–8% przypadków), ale powodujące cięższą postać miastenii. Przeciw LRP4 – rzadkie przeciwciała występujące w mniej niż 3% przypadków.
Rola grasicy
U wielu pacjentów miastenia jest związana z przerostem grasicy lub obecnością grasiczaka (guza grasicy). Grasica, która reguluje układ odpornościowy, może produkować nieprawidłowe limfocyty T, które pobudzają organizm do atakowania receptorów nerwowo-mięśniowych. Usunięcie grasicy (tymektomia) może poprawić stan zdrowia u niektórych pacjentów.
Czynniki genetyczne
Miastenia nie jest chorobą dziedziczną, ale pewne predyspozycje genetyczne mogą zwiększać ryzyko jej wystąpienia.
Inne czynniki:
Niektóre czynniki mogą pogarszać objawy miastenii: Infekcje i stres, Zmęczenie i brak snu, Wysoka temperatura otoczenia, Niektóre leki (np. antybiotyki aminoglikozydowe, leki blokujące kanały wapniowe, beta-blokery).
Miastenia objawy

Osłabienie mięśni
Głównym objawem miastenii jest łatwe męczenie się i osłabienie mięśni, które pojawia się lub nasila podczas wykonywania codziennych czynności. Charakterystyczne jest to, że po odpoczynku siła mięśni częściowo wraca, a dolegliwości mogą zmieniać się w ciągu dnia.
Opadanie powiek (PTOZA)
Jedna lub obie powieki mogą się stopniowo opuszczać w ciągu dnia. Z czasem pacjent może mieć trudności z utrzymaniem otwartych oczu
Podwójne widzenie ( DIPLOPIA)
Wynika z osłabienia mięśni kontrolujących ruchy gałek ocznych. Pacjenci mogą zgłaszać trudności z ustawieniem wzroku na jednym punkcie.
Problemy z mową i połykiem
Osłabienie mięśni gardła i krtani może powodować: Cichą lub nosową mowę (jakby mówienie przez nos), Problemy z połykaniem (krztuszenie się, uczucie zalegania pokarmu)
Trudności w oddychaniu ( rzadziej ale poważne)
W ciężkich przypadkach miastenia może prowadzić do niewydolności oddechowej. Osłabienie mięśni oddechowych może wymagać hospitalizacji.
Co warto wiedzieć?
Objawy pogarszają się w ciągu dnia i po wysiłku. Nie ma bólu mięśni, tylko osłabienie. Choroba jest przewlekła, ale leczenie może znacznie poprawić jakość życia.
Miastenia leczenie

Miastenia gravis to choroba przewlekła, której nie można całkowicie wyleczyć, ale odpowiednie leczenie pozwala kontrolować objawy i znacząco poprawić jakość życia pacjentów. Terapia miastenii obejmuje leczenie objawowe, immunosupresję, nowoczesne terapie biologiczne oraz postępowanie w stanach nagłych.
Leki poprawiające przewodnictwo nerwowo-mięsniowe
Inhibitory acetylocholinoesterazy są lekami stosowanymi w leczeniu objawowym miastenii. Działają poprzez hamowanie enzymu odpowiedzialnego za rozkład acetylocholiny w złączu nerwowo-mięśniowym. Dzięki temu zwiększa się ilość dostępnej acetylocholiny, co poprawia przekazywanie impulsów z nerwu do mięśnia i może prowadzić do zwiększenia siły mięśni.
Leki te łagodzą objawy choroby, jednak nie wpływają na jej mechanizm autoimmunologiczny. Ich działanie jest czasowe i wymaga regularnego stosowania. Mogą powodować działania niepożądane, głównie związane ze zwiększoną aktywnością układu cholinergicznego, zwłaszcza ze strony przewodu pokarmowego.
Leki immunosuresyjne- hamowanie układu odpornościowego
Ponieważ miastenia jest chorobą autoimmunologiczną, w leczeniu stosuje się leki osłabiające aktywność układu odpornościowego. Ich celem jest zmniejszenie produkcji przeciwciał, które uszkadzają połączenia nerwowo-mięśniowe.
Najczęściej na początku terapii stosuje się kortykosteroidy (np. prednizon, metyloprednizolon), które skutecznie zmniejszają nasilenie objawów. Przy długotrwałym stosowaniu mogą jednak powodować działania niepożądane, takie jak osteoporoza, nadciśnienie tętnicze, cukrzyca czy zwiększone ryzyko infekcji.
W sytuacjach, gdy kortykosteroidy są niewystarczające lub powodują istotne działania uboczne, włącza się inne leki immunosupresyjne (np. azatioprynę, mykofenolan mofetylu, cyklosporynę, metotreksat). Działają one wolniej – często wymagają kilku miesięcy do uzyskania pełnego efektu – ale pozwalają na lepszą długoterminową kontrolę choroby oraz ograniczenie dawki sterydów. Leczenie wymaga regularnej kontroli lekarskiej i monitorowania bezpieczeństwa terapii.
Nowoczesne terapie biologiczne w programach lekowych
Efgartigimod jest nowoczesnym lekiem biologicznym stosowanym w leczeniu uogólnionej miastenii gravis. Działa poprzez blokowanie receptora FcRn, który odpowiada za „ochronę” immunoglobulin G (IgG) przed naturalnym rozpadem.
Zablokowanie tego receptora powoduje przyspieszone usuwanie przeciwciał IgG z krwi, w tym również autoprzeciwciał odpowiedzialnych za rozwój miastenii. W efekcie dochodzi do zmniejszenia aktywności procesu autoimmunologicznego i poprawy funkcji mięśni.
Terapia ma charakter celowany — wpływa na poziom patogennych przeciwciał, nie powodując całkowitego zahamowania układu odpornościowego.
Rawulizumab jest przeciwciałem monoklonalnym należącym do grupy inhibitorów układu dopełniacza. Jego działanie polega na blokowaniu białka C5, które odgrywa kluczową rolę w mechanizmie uszkadzania połączeń nerwowo-mięśniowych u chorych z miastenią.
U pacjentów z przeciwciałami przeciw receptorowi acetylocholiny aktywacja układu dopełniacza prowadzi do uszkodzenia postsynaptycznej części złącza nerwowo-mięśniowego. Hamowanie składowej C5 ogranicza ten proces, zmniejszając destrukcję połączeń nerwowo-mięśniowych i poprawiając funkcję mięśni.
Rawulizumab jest terapią celowaną stosowaną u dorosłych pacjentów z uogólnioną, seropozytywną miastenią gravis. Lek podawany jest dożylnie w określonych odstępach czasu, a jego działanie ma charakter długotrwały.
Rytuksymab jest przeciwciałem monoklonalnym skierowanym przeciwko limfocytom B (CD20), które odpowiadają za produkcję autoprzeciwciał w miastenii. Zmniejszenie liczby tych komórek prowadzi do ograniczenia wytwarzania przeciwciał uszkadzających połączenia nerwowo-mięśniowe i może skutkować poprawą kliniczną.
W ramach programu lekowego w Polsce rytuksymab stosowany jest u pacjentów z uogólnioną miastenią z przeciwciałami przeciwko MuSK. W tej postaci choroby lek wykazuje szczególnie wysoką skuteczność i może prowadzić do istotnej poprawy oraz stabilizacji przebiegu choroby.
Tymektomia- chirurgiczne usunięcie grasicy
Tymektomia to zabieg chirurgiczny polegający na usunięciu grasicy. Grasica odgrywa istotną rolę w regulacji układu odpornościowego, a u części chorych na miastenię może być miejscem nieprawidłowej aktywacji odpowiedzi immunologicznej prowadzącej do produkcji autoprzeciwciał.
Zabieg jest szczególnie zalecany u pacjentów z uogólnioną miastenią i obecnością przeciwciał przeciw receptorowi acetylocholiny (AChR), zwłaszcza u osób młodszych. Tymektomia może prowadzić do zmniejszenia nasilenia objawów, ograniczenia zapotrzebowania na leczenie immunosupresyjne, a w niektórych przypadkach do długotrwałej remisji choroby.
Bezwzględnym wskazaniem do zabiegu jest obecność guza grasicy (grasiczaka). Decyzja o przeprowadzeniu operacji podejmowana jest indywidualnie po konsultacji neurologicznej i torakochirurgicznej.
Leczenie w stanach nagłych
W przebiegu miastenii może dojść do gwałtownego pogorszenia objawów, określanego jako przełom miasteniczny. Jest to stan zagrożenia życia związany z nasilonym osłabieniem mięśni oddechowych, który może prowadzić do niewydolności oddechowej i wymaga pilnej hospitalizacji.
W leczeniu stanów nagłych stosuje się terapie szybko zmniejszające poziom autoprzeciwciał we krwi, takie jak plazmafereza (wymiana osocza) lub dożylne immunoglobuliny (IVIG). Metody te działają szybciej niż klasyczne leczenie immunosupresyjne i pozwalają na przejściową poprawę stanu pacjenta.
W ciężkich przypadkach konieczne może być leczenie na oddziale intensywnej terapii oraz czasowe wspomaganie oddychania.

lub zarejestruj się telefonicznie:
+48 (22) 699 60 15
+48 (22) 699 60 16
Dlaczego warto nas wybrać

Oferujemy opiekę opartą na wieloletnim doświadczeniu lekarzy specjalizujących się w leczeniu miastenii oraz w diagnostyce neurofizjologicznej (EMG). Łączymy wiedzę kliniczną z nowoczesnymi metodami diagnostycznymi, co pozwala na precyzyjne rozpoznanie i indywidualne planowanie terapii.
Zapewniamy kompleksową opiekę – od pełnej diagnostyki, przez włączenie i optymalizację leczenia, po długoterminowe monitorowanie przebiegu choroby. Regularnie oceniamy skuteczność terapii i w razie potrzeby modyfikujemy leczenie zgodnie z aktualnymi standardami medycznymi.
Prowadzimy również badania kliniczne nad nowymi terapiami miastenii, umożliwiając wybranym pacjentom dostęp do innowacyjnych metod leczenia jeszcze przed ich szerokim wprowadzeniem do praktyki klinicznej.
Zapewniamy indywidualne podejście, stały kontakt z zespołem specjalistów oraz opiekę zgodną z najnowszą wiedzą medyczną.
W poradni miastenii przyjmują doświadczeni lekarze specjaliści neurolodzy
Sprawdź również Badania kliniczne w miastemii
Sprawdz aktualne postępowanie terapeutyczne
Formularz kontaktowy
Wyślij do nas wiadomość, skontaktujemy się z Tobą



